WAS SIE BEI UNS BEKOMMEN?
Vorsorgeuntersuchung
bei Rauchern, bei unklarer
Belastungsatemnot…

VORSORGE IST WICHTIG!
Lungenfunktion bei Rauchern
Bei vielen Rauchern besteht eine Einschränkung der
Lungenfunktion, ohne dass sie wesentliche Beschwerden
haben. Diese Einschränkung der Lungenfunktion ist ein
Hinweis auf eine COPD. Eine Früherkennung der COPD führt
zu rechtzeitiger Therapie und Beratung, damit kann das
Fortschreiten der Erkrankung frühzeitig gestoppt werden.
Allergiediagnostik
Wir erstellen Diagnosen von Allergien und können diese
mittels Hyposensibilsierungstherapie behandeln. Bei
frühzeitiger Erkennung und Behandlung kann verhindert
werden, dass ein allergisches Asthma entsteht.
Krebsvorsorge mittels Thorax CT und Bronchoskopie bei starken Rauchern
Damit kann Lungenkrebs bereits im Anfangsstadium
erkannt werden.
Leistungs- und Gesundheitsüberprüfung mittels Bodyplethysmographie, EKG sowie Belastungs-EKG
Die Bodyplethysmographie wird auch als große Lungenfunktion
bezeichnet. Hierbei wird eine Messung der Lungen und
Atemparameter vorgenommen, u.a. der Atemwegswiderstand, das
Residualvolumen oder auch die totale Lungenkapazität.



UNSERE DIAGNOSTIK- UND THERAPIEMÖGLICHKEITEN:
- Röntgen der Lunge (Röntgenthoraxdiagnostik)
- Lungenfunktion: Bodyplethysmografie
- Diffusion (Gasaustausch-Bestimmung)
- RAST-Bestimmung
- Allergiediagnostik, Hauttestungen gegenüber Allergenen
- Hyposensibilisierungstherapie (Allergie-Impfung)
- Schlafapnoediagnostik (Atemaussetzer, Schnarchen)
- Ambulantes Schlaflabor
- Schulungsseminare für Asthmatiker und Patienten:innen
mit COPD - Blutgasanalysen
- Spiroergometrie
- EKG
- Ultraschall der Pleura
- Bronchoskopie mit bakteriologischer Spülung,
BAL und Probenentnahme - Allergiediagnostik
- Schlafapnoescreening
- Vier polysomnografische Messplätze
- Videoüberwachung an allen Messplätzen
- Ambulante Polygrafie
- CPAP, Auto-CPAP, Bilevel-Therapie
- Langzeitsauerstofftherapie
- Initiierung einer Therapie mit Unterkieferprotrusionsschiene
- Nachsorgeuntersuchung bei Lungenkrebs: Wir betreuen Sie
mit unserem gut ausgebildeten Team in unserer Praxis nach
einer Lungenkrebsoperation, einer erfolgreichen Bestrahlung
oder nach einer Chemotherapie
DIESE KRANKHEITEN BEHANDELN WIR IN UNSERER PRAXIS
Eine akute Atemwegsinfektion kann die oberen oder die unteren Atemwege betreffen.
Die oberen Atemwege bestehen aus der Nase, Nebenhöhlen, Rachen und Kehlkopf,
die unteren Atemwege aus der Luftröhre und den Bronchien.
Auslöser sind Viren und Bakterien.
Symptome für die oberen Atemwege können sein: Schnupfen, Niesen, Kopfschmerzen, behinderte
Nasenatmung, Druckschmerz an Stirn und Wange, Fieber, Druckgefühl und Schmerzen im Ohr,
Kratzen im Hals, Schluckschmerz, geschwollene Mandeln, Lymphknotenschwellung und Heiserkeit.
Symptome für die unteren Atemwege können sein: Fieber, Husten, Gliederschmerzen, eitriger Auswurf,
Brustschmerzen, Atembeschwerden und Schüttelfrost.
Es kann sich um eine belanglose Erkältung wie Schnupfen handeln oder um eine Mittelohrentzündung,
eine akute Bronchitis oder sogar einer Lungenentzündung handeln.
Es handelt sich hierbei um einen allergischen Schnupfen während der Pollenflugzeit. Pollen ist der Sammelbegriff für den Blütenstaub von Bäume, Gräser und Kräuter. Flugzeit von Februar-August. Je nach einem milden oder harten Winter kann sich die Flugzeit verkürzen oder auch verlängern.
Typische Symptome sind Schnupfen und verstopfte Nase, Niesen, juckende und/oder brennende Augen.
Es könnte sein, das sich die Allergie auf die Lunge ausdehnt und somit ein Asthma auslöst. Das nennt man dann einen Etagenwechsel.
In der Praxis werden die häufigsten allergieauslösenden Substanzen mittels Hauttest (Prick) und mittels Bluttest (RAST) nachgewiesen.
Eine Allergie ist ein Überempfindlichkeitsreaktion des Körpers auf bestimmte Stoffe (Allergene). Die allergische Reaktion kann unterschiedlich auftreten (Juckreiz, Anschwellen der Nasenschleimhaut, Ausschlag, tränende Augen, Atemnot, anaphylaktischer Schock).
Bei der exogen allergischen Alveolitis handelt es sich um eine allergische Reaktion der Lungenbläschen (Alveolen). Ausgelöst wird sie durch die Inhalation von organischen Stäuben (z.B. Schimmelpilzsporen, Vogelkot und Vogelfedern).
Die exogen allergische Alveolitis ist bei Berufserkrankungen meldepflichtig, z. B.
Farmerlunge —-> Auslöser schimmelhaltiges Heu, Schimmelsporen im Heu
Vogelhalterlunge —> Vogelkot und Vogelfedern
Das Asthma bronchiale ist eine chronische entzündliche Atemwegserkrankung, die durch eine Überempfindlichkeit der Bronchialschleimhaut (Hyperreagibilität) auf Reize entsteht. Es kommt zu einer kurzen Verengung der Bronchien und damit zu Atemnot. Asthma tritt anfallsartig auf und ist oft mit Symptomen wie Husten und pfeifenden Atemgeräusche verbunden.
Lungenkrebs entsteht durch entartete Zellen, diese bilden zu 90% bösartige Neubildungen. Geschwülse können in allen Lungenabschnitten vorkommen.
Es gibt 2 Arten von Lungenkrebs, das kleinzellige und das nicht-kleinzellige Bronchialkarzinom.
Hauptursache ist das Rauchen, eine Zigaretten enthält ca. 50 verschiedene krebserregene Stoffe. Seltener ist es eine hohe Schadstoffbelastung der Luft, familiäre Belastung oder Arbeitsstoffe wie Asbest, Quarzstaub oder Arsenverbindungen.
Lungenkrebs ist in Deutschland für Männer die häufigste Todesursache durch Krebs, für Frauen die zweithäufigste. Das Erkrankungsrisiko steigt ab den 40. Lebensjahr und nimmt mit dem Alter zu, die meisten Erkrankten sind im 65. Lebensjahr.
Bronchiektasen sind krankhafte Erweiterungen der Bronchien, diese sind irreversibel (d. h. sie können sich nicht zurückbilden). In diesen Erweitungen läuft der Schleim nicht mehr richtig ab und verfängt sich darin. Krankheitserreger können sich dort vermehren und es kommt häufiger zu Infekten.
Bronchiektasen können angeboren (z. B. Muskoviszidose, Antikörpermangel, primäre Ziliendyskiniesie oder auch eine Lungenfehlbildung) oder auch eine erworbene Ursachen (häufige Infekte der Bronchien, auch Lungenentzündungen, Masern oder Keuchhusten oder Bronchialerkrankungen wie COPD, Asthma, ABPA ect. können die Bronchien schädigen) haben. Symptome sind starker Husten mit viel schleimigen Auswurf. Die Diagnose wird durch ein Lungenröntgen bzw. eine Lungencomputertomographie gestellt.
COPD (=englisch für chronic obstructive pulmonaly Disease)
COPD ist der Begriff für ein chronisch obstruktive Bronchitis mit und ohne Lungenemphysem
chronisch = dauerhaft
obstruktiv = Verengung der Atemwege
Bronchitis = Entzündung der Bronchien
Beschwerden: Atemnot zuerst bei körperlicher Belastung, später auch in Ruhe
Husten mit zähem Schleim v. a. morgens
Geräusche beim Atmen
wiederkehrende Infekte
Bei einer Pleuritis handelt es sich um eine Entzündung des Rippenfells bzw. des Brustfells. Die Lunge ist mit einer dünnen Gewebsschicht bedeckt und kleidet die Brusthöhle von innen aus, welche bei Pleuritis entzündet ist.
Eine Pleuritis kann in 2 Formen auftreten
- als trockene Pleuritis (Pleuritis sicca). Beim Abhören kann man deutliches Pleurareiben hören
- als feuchte Pleuritis (Pleuritis exsudativa). Sie geht mit einem Pleuraerguss (Flüssigkeitsansammlung in dem Raum zwischen Lungen und Rippen), hier sind keine Geräusche zu hören.
„Impfung gegen Allergien“
Die Hyposensibilisierung auch SIT (systemische Immuntherapie) genannt, ist eine Therapieform, die den Körper langsam an das Allergen gewöhnt, allergische Reaktionen können gemindert werden. Eine Hyposensibilisierungsbehandlung dauert mindestens 3 Jahre und wird in niedriger Dosierung unter die Haut gespritzt.
Die besten Resultate werden bei einer geringen Anzahl von Allergenen und v.a. bei jüngeren Patienten erzielt.
Die Hyposensibilisierungsbehandlung kann auch sublingual (d. h. unter die Zunge) angewendet werden (als Tropfen oder als Tablette).
Bei der Lungenembolie ist eine Pulmonalarterie oder eines ihrer Äste durch einen Thrombus (Blutgerinnsel) verstopft.
Symptome: Plötzliche Atemnot, Schmerzen im Brustkorb, Husten, Unruhe, schneller Puls, schnelle Atmung, Blaufärbung der Haut.
Je größer der Thrombus und somit der Verschluss, desto mehr Beschwerden. Ist der Hauptstamm der Pulmonalarterie oder mehrere Pulmonallappenarterien verstopft, kann es bis zum Kreislaufschock und auch zum Herzstillstand und Tod kommen.
Beim Lungenemphysem handelt es sich um eine krankhafte und unheilbare Überblähung der Lunge mit Wanderstörung der Lungenbläschen. Sie ist meist mit der chronischen Bronchitis verbunden (COPD). Der Sauerstoff gelangt über die Luftröhre in die Lunge, in die Bronchien, weiter zu den Bronchiolen bis zu den Lungenbläschen, den Alveolen. Hier findet der Gasaustausch statt. Sauerstoff wird ins Blut aufgenommen und Kohlendioxid wieder abgegeben.
Die Trennwände der Alveolen verlieren an Elastizität, dadurch gehen sie kaputt und werden zu größeren Blasen. Durch die Veränderung des Lungengewebes kommt weniger sauerstoffreiches Blut in den Blutkreislauf.
Pneumonie (Lungenentzündung) ist eine akute Entzündung des Lungengewebes. Eine Pneumonie wird Bakterien, Viren, Pilze oder Parasiten ausgelöst werden. Bei Kindern und älteren Patienten könnten auch Essensreste durchs Verschlucken in die Lunge gelangen und eine „Aspirationspneumonie“ hervorrufen.
Bei der Lungenfibrose kommt es zu einer Veränderung des zunehmenden chronisch-vernarbenden Lungengewebes. Es vernarbt und kann sich deswegen weniger Ausdehnen, das Atmen fällt schwerer und die körperliche Belastbarkeit nimmt ab. Häufig kommt es im Verlauf zu Husten, der schwer zu behandeln ist.
Leider sind nicht alle Ursachen für die Veränderungen bekannt. Bei unbekannter Ursache spricht man von einer idiopatischen Lungenfibrose. Sonst können Systemerkrankungen (z. B. rheumatoide Arthritis, Kollagenosen, Sarkoidose, Gefäßerkrankungen), Schadstoffe (z. B. Stäube oder Medikamente) der Auslöser sein.
Tuberkulose ist eine Erkrankung durch Mykobacterium tuberculosis. Meist beginnt es als Lungentbc. Bei Ausbruch bildet sich ein entzündlicher Herd in der Lunge. Dieser kann durch ein Röntgenbild gut erkannt werden. Falls hier noch keine Therapie einsetzt, kann es zum Zerfall des Herdes kommen und die Entzündung fortschreiten, es kann eine offene Lungentuberkulose entstehen und somit andere Personen angesteckt werden.
Sind die Tuberkulosebakterien in der Lunge können sie über die Blutwege auch in andere Körperorgane gelangen. Dort kann es zu Lymphknoten-, Knochen-, Nieren-, Darm- oder zur Hirnhauttuberkulose kommen.
Tuberkulose kann medikamentös sehr gut behandelt werden. Die Medikamente sollten nicht abgesetzt werden ohne Rücksprache mit dem Arzt. Ist eine Tuberkulose nicht vollständig ausheilt oder nur Beschwerden der Krankheit verschwunden, nisten noch überlebende Tuberkulosebakterien irgendwo im Gewebe. Diese Bakterien können noch nach Jahren wieder aktiv werden und sich vermehren, man spricht von einer Reaktivierung.
Nicht jeder der mit Tuberkulose Kontakt hatte, bekommt eine Tuberkulose. Ein Ausbruch der Erkrankung ist aber lebenslang möglich. Das kann passieren wenn die Zahl der Tuberkulosebakterien sehr hoch ist oder die Abwehrkräfte des Körpers geschwächt sind.
Die Mukoviszidose ist eine Erbkrankheit. Es findet sich ein verändertes Gen, wodurch der Salz- und Wassertransport der Zellen gestört ist. Dadurch sind die Sekrete vieler Körperdrüsen zähflüssiger als normal.
Besonders schwer betrifft das die Lunge. Der Schleim, der in den Bronchien gebildet wird, lässt sich nur schwer abhusten, dadurch können sich Bakterien vermehren. Dadurch haben Mukoviszidosekranke nicht nur chronischem Husten mit eitrigem Auswurf sondern auch Lungenentzündungen und andere wiederkehrende Atemwegsinfekten.
Hier kommt es auch zu Funktionsstörungen der Leber, des Darms, der Bauchspeicheldrüse und der Sexualorgane.
Beim Pneumothorax besteht Luft im Pleuraspalt, also zwischen den beiden Schichten des Brustfells. Dadurch fällt ein Lungenflügel teilweise oder vollständig zusammen, manchmal sind auch beide Lungenflügel betroffen. Ursache kann ein Unfall sein oder auch ein medizinischer Eingriff. Häufig tritt ein Spontanpneumothorax ohne erkennbaren Grund auf („idiopathischer Pneumothorax“). Dies passiert meist ohne Vorerkrankung und betrifft meist junge, große, schlanke und männliche Personen.
Für die Diagnose der Schlafstörung muß eine kardiorespiratorische Polygraphie durchgeführt werden. Der Patient bekommt ein kleines Gerät zum Schlafen nach Hause mit, mit Hilfe dieses Gerätes wird die Häufigkeit und Intensität von Atempausen, die Schnarchgeräusche, die Herzfrequenz und die Sauerstoffsättigung im Blut gemessen.
Zeigt sich in der ambulanten Polygraphie ein Schlafapnoesyndrom erfolgt die weitere Behandlung im Schlaflabor. Bei der sogenannten Polysomnographie wird die Schlafstruktur gemessen und eine Behandlung mittels CPAP Therapie eingeleitet. Mit dieser Maskenbeatmung können die Atempausen wirksam behandelt werden.
Die Sarkoidose (Morbus Boeck) ist eine seltene Systemerkrankung, betrifft also den ganzen Körper. Gekennzeichnet ist eine Sarkoidose durch sogenannte Granulome (Gewebsknötchen) als Zeichen entzündlicher Reaktionen. Die Ursache ist unbekannt.
Eine Sarkoidose kann akut oder chronisch auftreten und ist nicht ansteckend. Im akuten Fall nennt man die Sarkoidose auch Löfgren-Syndrom. Die Sarkoidose betrifft häufig die Lunge, Lymphknoten und die Leber, kann aber auch Augen, Tränendrüsen, Speicheldrüsen, Herz, Milz, Haut und das Nervensystem treffen.
Symptome können sein: Trockener Husten, Atemnot bei Belastung, Hautveränderungen wie schmerzhafte Knötchen an Armen und Beinen, Gelenkschmerzen,, Fieber, Lymphknotenschwellungen, Augenentzündungen, je nach Organbefall kann sie unzählige Beschwerden verursachen.
Das Schlafapnoesyndrom ist eine chronische Schlafstörung bei der es zu Atempausen während des Schlafes durch Engstellung des Rachenraums kommt. Solche Atempausen bemerkt der Schlafende nicht. Hat ein Patient Atempausen, sinkt die Sauerstoffsättigung im Blut, das Gehirn registriert den Abfall des Sauerstoffpegels und verursacht eine Weckreaktion beim Schlafenden, die der Betroffene im Schlaf nicht bemerkt.
Patienten mit Schlafapnoe schnarchen meist laut, leiden verstärkt unter Tagesmüdigkeit und Einschlafneigung, Konzentrationsschwäche und morgendlichen Kopfschmerz.
Das Schlafapnoe-Syndrom kann mittels Polygraphie untersucht werden. Bei dieser Untersuchung werden Schnarchgeräusche, Atemfrequenz, Herzfrequenz, Sauerstoffsättigung und die Lage des Patienten gemessen. Findet sich hier ein Schlafapnoesyndrom wird in das Schlaflabor überwiesen.

SIE SOLLTEN UNS AUFSUCHEN, WENN...
- Der Husten dauert länger als 3 Wochen
- Sie haben eitrigen oder sogar blutigen Auswurf
- Allergien beeinträchtigen ihre Lebensqualität
- Sie sind erschöpft und klagen über Tagesmüdigkeit
- Ihr Schlaf ist schlecht, Sie schrecken nachts auf
und haben Aussetzer in der Atmung - Sie leiden unter Atemnot
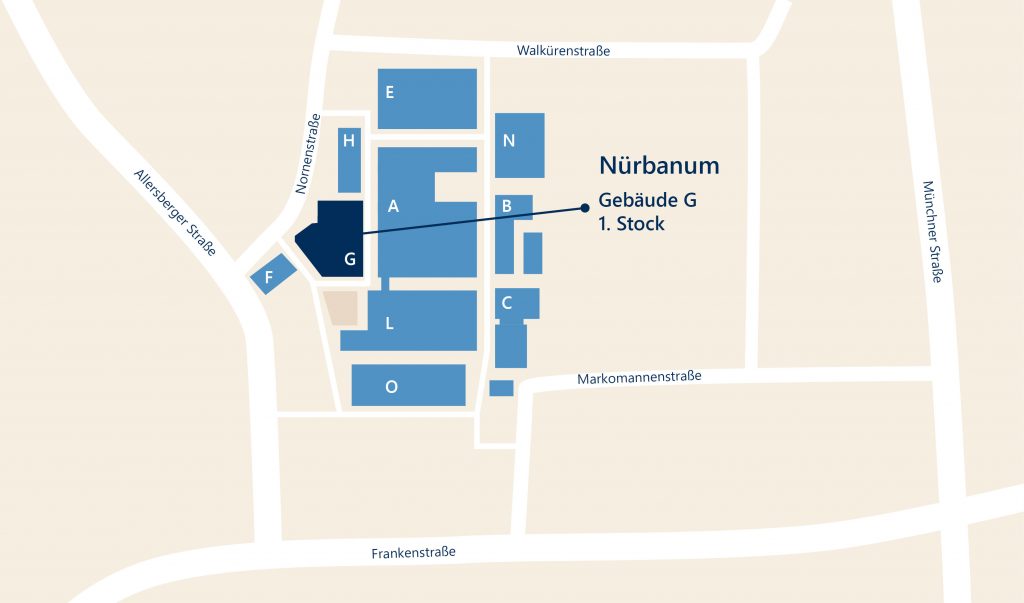
ANFAHRT
Praxiseingang
Die Praxis befindet sich im 1. Stock im Gebäude G.
Der Aufzug ist im Gebäude G neben dem Netto und
gegenüber vom Lottoladen zu finden.
Eingang zur Praxis ist rollstuhlgerecht.
Es befindet sich ein behindertengerechter Aufzug im Haus.
Dr. med. univ. Monika Kröll
Allersberger Str. 185
90461 Nürnberg
Gebäude G, 1. Stock
Telefon
Tel.: 0911 . 28 99 99
Fax: 0911 . 26 63 50
